便秘外来
 多くの方が便秘でお悩みですが、便秘を病院で治療している方はとても少ないです。便秘といっても、お通じが4~5日出ない、おなかが張った感じ、排便時に腹痛を伴う、残便感があるなど症状は様々です。基本的に、3日以上排便がない方は便秘症です。ただ、毎日排便があっても残便感が残ったり、市販薬を常用していたり、便が硬くておなかの張りや痛みを伴う排便などがある方も便秘の治療を行うことで症状は改善します。当院では、患者様の症状に合わせて適切な治療を行っています。
多くの方が便秘でお悩みですが、便秘を病院で治療している方はとても少ないです。便秘といっても、お通じが4~5日出ない、おなかが張った感じ、排便時に腹痛を伴う、残便感があるなど症状は様々です。基本的に、3日以上排便がない方は便秘症です。ただ、毎日排便があっても残便感が残ったり、市販薬を常用していたり、便が硬くておなかの張りや痛みを伴う排便などがある方も便秘の治療を行うことで症状は改善します。当院では、患者様の症状に合わせて適切な治療を行っています。
このような症状がある方は、便秘外来へ
- 3日以上排便がない
- 排便後も残便感が残る
- 便秘薬の量が増えた
- お腹の張りが強い
- 便が硬い
- 便に血が混じっている
- 市販薬を飲んで下痢状態にしている
- 下半身にむくみがある
便秘の原因
ストレス、運動不足、生活習慣、環境の変化、食物繊維の少ない食事、水分不足など様々な原因で便秘になります。規則正しい排便習慣がないと便秘になりやすく、毎日決まった時間に排便する習慣をつけることで、症状は改善が見込めます。また、腸内フローラと便通が大きく関係しているとされ、食事に発酵食品や善玉菌を多く含む食物を取り入れることもおすすめです。
便秘の種類
便秘にはいくつかの種類に分類されます。
それぞれに合わせた治療を行うことで効果や改善が見込めます。
機能性便秘
機能性便秘は、食生活や生活習慣の改善、ストレス発散と合わせてお薬の服用により改善が期待できます。
| 結腸通過時間正常型 | 直腸までは問題なく便が通過します。便意が低下しているため排便が起こりにくく便秘になります。 |
|---|---|
| 結腸通過時間遅延型 | 大腸の蠕動運動の機能低下が原因で、便が直腸まで通過するのに時間がかかり便秘になります。 |
| 便排出障害型 | 排便機能の低下により、いきんでもなかなか排便しづらい状態の便秘です。 |
以前まで機能性便秘の分類は、弛緩性便秘・痙攣性便秘・直腸性便秘の3つに分類されていましたが、現在では腸管通過時間によって上記の3つの分類で分けられています。
以前までの分類について詳しくは下記をご参照ください。
| 弛緩性便秘 | 高齢者に多く腹圧や腸管の蠕動運動の機能の低下で便を効率的に押し出せなくなる状態です。 |
|---|---|
| 痙攣性便秘 | 腸管の蠕動運動が過度に亢進することで便秘が起こります。ウサギの糞のようなコロコロとした状態の便です。主にストレスや下剤を多量に服用したことが原因で引き起こされます。 |
| 直腸性便秘 | 習慣的に便意を我慢してしまうことで、発症します。直腸の排便反射が低下している状態です。 |
続発性便秘
器質性便秘 がんにより直腸が閉塞したり、手術後の癒着などが原因で、排便がしづらくなる状態です。場合によっては、手術により原因となる箇所を取り除く必要があります。
肛門直腸疾患 慢性的な切れ痔(裂肛)による肛門狭窄が原因で、排便の通過時に強い痛みを伴う状態です。手術で肛門を広げることで症状が改善されます。
その他 パーキンソン病などの筋疾患や神経疾患が原因の便秘です。糖尿病、甲状腺機能低下症などのお薬が原因となって便秘がおこる場合もあります。
便秘が及ぼす体への影響
人間の体は、食物を便として排泄するメカニズムを備えていますが、便秘になってしまうと、不要物を体内に長くとどめておくことになります。腸内には様々な種類の細菌があり、そのうちいくつかの細菌には便を腐敗させてガスを発生させるものがあります。便秘で腸内に長く便が滞っていると、ガスがたまり体に様々な影響を与えます。
お腹の張り
便秘の中で多く見られる症状で、下腹部が出たり、不快感が現れます。
腹痛
不快感やおなかの痛みなどの症状が現れます。
肌荒れ
腸内の細菌が増えることで、肌荒れの症状が出ることがあります。
その他
肩こり、頭痛、吐き気、不眠なども便秘が原因であらわれることがあります。
便秘の診察・検査
問診
排便の状態や症状について詳しくお伺いし、便秘のタイプや原因を推測します。その後、腹部の触診や聴診をおこないます。
検査
ほとんどの方は、問診と触診、聴診で便秘のタイプがわかります。このほか、必要な場合は血液検査や大腸内視鏡を用いて検査を行います。
大腸内視鏡検査
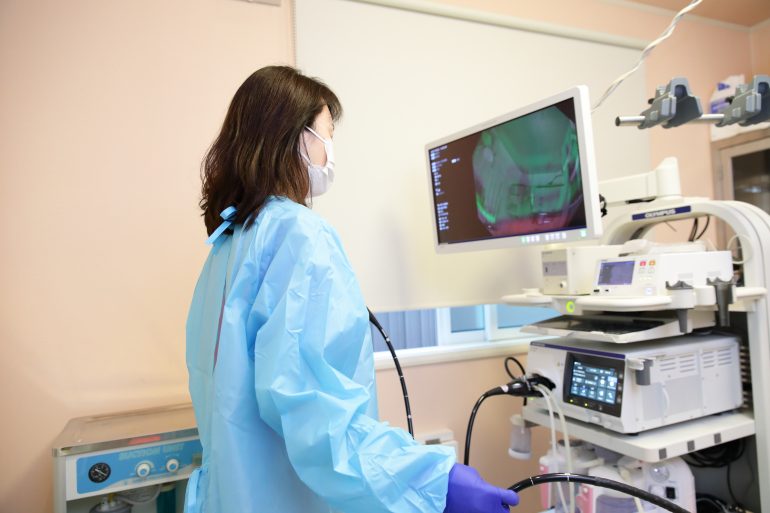 問診や触診でも原因がつかめない場合に、大腸がんやポリープで腸内に便が詰まっていないかどうかを大腸内視鏡を用いて検査します。当院では、内視鏡専門医による苦しくない大腸カメラ検査を行っております。
問診や触診でも原因がつかめない場合に、大腸がんやポリープで腸内に便が詰まっていないかどうかを大腸内視鏡を用いて検査します。当院では、内視鏡専門医による苦しくない大腸カメラ検査を行っております。
便秘の治療
生活習慣の改善
問診時に食生活や生活習慣についてお伺いし、状態に合わせて改善方法についてアドバイスいたします。
薬物療法
 下剤は、機械的下剤、消化管運動調整剤、刺激性下剤、漢方薬の4つに分けられ、
下剤は、機械的下剤、消化管運動調整剤、刺激性下剤、漢方薬の4つに分けられ、
患者様の年齢や便秘の状態によって細かく調整し処方します。患者様に一番合うお薬を見つけることが大切です。お薬の効き具合にも個人差がありますので、診察時にお薬の量を変えてみたり種類を増減して最適なお薬を見つけていきましょう。






